ImprimirIntroducciónLas enfermedades del sistema nervioso periférico, la unión neuromuscular y el músculo ocupan un extenso capítulo dentro de la neurología que sería imposible tratar de modo adecuado en este manual. Por ello, hemos decidido versar en este capítulo de las enfermedades más frecuentes y que más interés pueden tener para la práctica asistencial primaria
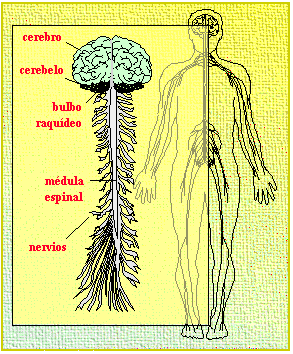
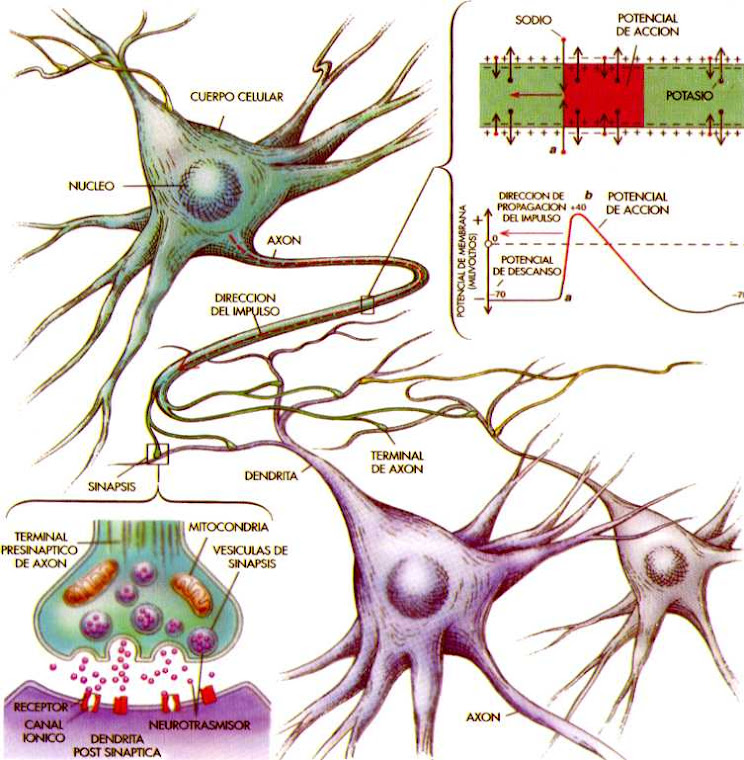
NeuropatíasSe conoce como polineuropatía un proceso simétrico, generalizado, generalmente distal y de instauración gradual que afecta a los nervios periféricos. Se conoce como mononeuritis múltiple a una afectación simultánea o consecutiva asimétrica de troncos nervioso. En ocasiones el diagnóstico diferencial es difícil, pero su importancia estriba en el patrón causal es bien diferente. Las mononeuropatías son alteraciones focales de un solo tronco nervioso. Su causa es local (generalmente compresiva o traumática). Algunos ejemplos típicos son: el síndrome del túnel carpiano (n. mediano), la parálisis del n. radial (parálisis del "sábado noche"), la parálisis del n. ciático poplíteo externo (a la altura de la cabeza del peroné) y la parálisis del n. femoral (enfermedades pélvicas y del m. psoas). En otros casos es idiopática (parálisis facial de Bell).PolineuropatíasLas causas de polineuropatía son múltiples (Tabla 1), siendo las más frecuentes la polineuropatía diabética (Tabla 2) y las tóxico-carenciales (alcohólicos). Un grupo importantes de polineuropatías (polirradiculopatías) son las desmielinizantes inflamatorias (sd. de Guillain-Barré). Otras causas son la amiloidosis, vasculitis, uremia, porfiria, las disproteinemias (mieloma), otras hemopatías (leucemias, policitemia vera), hipotiroidismo, virus de la hepatitis, y la neurotoxicidad por tóxicos (plomo) y fármacos (vincristina, fenitoína, piridoxina, isoniazida, amiodarona, cis-platino, nitrofurantoína, metronidazol o talidomida, entre otros). El curso de la enfermedad (agudo, subagudo, crónico) y el patrón de afectación (sensitivo, sensitivomotor, motor) dependerán de la causa.Los trastornos sensitivos suelen ser la primera manifestación clínica. El paciente aqueja disestesias (hormigueo, pinchazos "como agujas", quemazón), debido a la afectación de fibras finas Ad y C. Al principio se presentan a nivel distal (puntas de los dedos, planta del pie), para progresar posteriormente con un patrón centrípeto de forma simétrica con distribución de los déficit en "guante" y en calcetín". Si se afectan las fibras propioceptivas (más gruesas y mielinizadas) aparecerá dificultad de la marcha por ataxia sensitiva.Trastornos motores. Se pierden los reflejos osteotendinosos de estiramiento, inicialmente los aquíleos, luego los rotulianos. La debilidad se localiza principalmente en los músculos extensores del pie (debilidad a la dorsiflexión del pie). Los músculos paréticos desarrollan amiotrofia (eminencia tenar e hipotenar de la palma, paquete anterolateral de la pierna, m. pedio).Trastornos disautonómicos. La alteración de las fibras vegetativas condiciona síntomas como hipotensión ortostática, impotencia, síntomas miccionales o trastornos de la sudoración.El diagnóstico se hará en base a la historia y exploración físicas, estudios analíticos y neurofisiológicos. En caso necesario se practicará una biopsia de n. sural, aunque esta prueba es más rentable en el estudio de las mononeuritis múltiples.Síndrome de Guillain-BarréEs la forma más frecuente de polineuropatía desmielinizante aguda. En dos tercios de los casos el paciente tiene antecedente de una infección viral intestinal o respiratoria (CMV, EBV). Otros antecedentes descritos son gastroenteritis por C. jejuni, lupus y linfoma. Se produce desmielinización por un mecanismo autoinmune celular y humoral (anticuerpos antigangliósido), que es segmentaria, multifocal y afecta sobre todo al tramo proximal de las raíces nerviosas (polirradiculoneuritis).Clínica. Se presenta en forma de tetraparesia fláccida con arreflexia de rápida progresión (máximo en un mes en la mayoría de los casos). En la mitad de los casos cursa con una parálisis ascendente desde los miembros inferiores. En un 50% de los casos hay paresia facial bilateral. La parálisis puede llegar a ser total y hacer preciso el soporte ventilatorio mecánico. Suele haber parestesias distales iniciales pero los síntomas sensitivos son mínimos. El proceso puede afectar al sistema nervioso autónomo (taquicardia, hipertensión, hipotensión postural). Los síntomas comienzan a mejorar a las 2-4 semanas. En el 50% de los casos quedan secuelas, aunque la recuperación es muy buena en la mayoría.Diagnóstico. Se sospechará siempre un síndrome de Guillain-Barré ante un paciente con tetraparesia fláccida y arreflexia de rápida evolución. En el LCR es típica la disociación albúmino-citológica; las células son menores de 10 por m L y las proteínas pueden ser normales durante la primera semana de enfermedad. El diagnóstico se confirma con el estudio neurofisiológico. Se dudará del diagnóstico de Guillain-Barré ante los siguientes hallazgos: debilidad asimétrica clara y persistente, nivel sensitivo, pleocitosis polimorfonuclear o pleocitosis mononuclear mayor de 50 células por m L en LCR, disfunción intestinal o vesical al inicio o persistente. El diagnóstico diferencial se realizará con otras causas de tetraparesia (mielopatías agudas, botulismo, miastenia gravis, enfermedad de Lyme, neuropatías tóxicas, etc.).Tratamiento. Si el paciente es diagnosticado en las dos primeras semanas de enfermedad se tiende a utilizar plasmaféresis. Si el diagnóstico se realiza después de las dos primeras semanas se tratará con gammaglobulina humana intravenosa (0,4 g/Kg/día/5 días).Una variante del Guillain-Barré es el síndrome de Miller-Fisher (ataxia, arreflexia y oftalmoparesia). La polineuropatía crónica inflamatoria desmielinizante es parecida al Guillain-Barré, pero con un curso crónico progresivo con recaídas. Su tratamiento es parecido al Guillain-Barré, pudiendo ser necesarios los inmunosupresores.
domingo, 10 de febrero de 2008
ENFERMEDADES
Publicado por
SHAILA
en
5:12
![]()
Etiquetas: ENFERMEDADES DEL SISTEMA NERVIOSO
Suscribirse a:
Enviar comentarios (Atom)






No hay comentarios:
Publicar un comentario